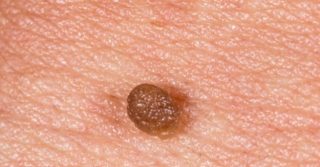
Cinsel Organda Siğil
Genital Siğiller HPV
CİNSEL ORGANLARDA NEDEN SİĞİL ÇIKAR?
Son zamanlarda cinsel (genital) bölgede boyutu veya sayısı artan, büyüyünce karnabahar görünümünde olan siğillerin genellikle sebebi kısa ismi HPV olan, bir DNA virüsü olan Human Papillomavirus’tür. HPV virüsünün 200’den fazla tipi tanımlanmış olmasına rağmen yaklaşık 40 tipi cinsel bölgede genital kondilom, kondiloma aküminata veya genital siğil denen hastalık yapar. En sık cinsel yolla bulaşan hastalık olup, yılda 6,2 milyon kişinin bu virüs ile enfekte olduğu bildirilmiştir.
HPV görülme sıklığını sessiz enfeksiyonların ve siğili olmayan taşıyıcılardan dolayı net olarak belirtmek zordur. Toplumda erkeklerde genital bölgede HPV saptama oranı %1-73 olarak bildirilmiştir. Erken yaşta başlayan cinsel aktivite ve çok eşlilikle birlikte görülme sıklığı artmaktadır. Dünya Sağlık Örgütü verilerine göre 2010 yılında kadınlarda HPV saptama oranı %11.4’dür. Amerika’da üniversite çağında gençlerde yapılan bir araştırmada her 3 erkekten birinde HPV saptanmıştır.
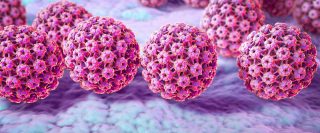
HPV NEDEN ÖNEMLİ BİR HASTALIKTIR?
HPV erkeklerde yalnızca siğil yapmakla kalmayıp orofaringeal (ağız-yutak) bölge, penis ve anal bölge kanserlerine de sebep olmaktadır. Erkeklerde anal kanserlerin %80-85’i, penil kanserlerin ise %50’ye yakınının HPV ile ilişkisi gösterilmiştir.
Şimdiye kadar rahim ağzı (serviks) kanseri ile ilişkisinden dolayı kadınlarda daha çok önemsenirken son 20 yıldır erkeklerde de sıklığındaki artış ve olası sonuçları nedeniyle ciddi yaklaşılan bir hastalık haline gelmiştir. Etkenler her iki cinste de benzer olmasına rağmen hastalık erkeklerde kadınlardan farklılık gösterebilir.
HPV NASIL BULAŞIR?
Çoğunlukla (%90 oranında) cinsel yolla bulaşır. Cinsel ilişki olmadan da cinsel temas- deri teması ile bulaşma olabilir. Genital siğiller bulaşıcıdır ve cinsel partnere bulaşma riski %64’tür. Hastalık çoğunlukla cinsel temas ile bulaştığından çok eşlilik önemli bir risk faktörüdür. Partner sayısı arttıkça da risk artmaktadır. Homoseksüller ve biseksüellerde de özellikle anogenital HPV sıklığı artmaktadır. Özellikle anal ve oral ilişki ile anal bölge ve ağız içinde de HPV lezyonlarına rastlanmaktadır. Kadın genital bölgesi daha fazla virüs barındırıp oral sex ile kadından erkeğe bulaşma riski, erkekten kadına bulaşma riskinden fazladır.
Virüsün vücudun çeşitli bölgelerinde (cinsel bölge kıllarında ve hatta tırnaklarda), eşyalarda virüs saptanmıştır. Bu yüzden cilt teması yolu ile veya virüsü barındıran eşyalar ile veya doğum sırasında da bulaşabilir.
HPV’nin seminal sıvıyı ve sperm hücrelerini de enfekte edebildiği gösterilmiştir. HPV ile enfekte spermler ile de hastalığın yayılabileceği düşünülmektedir. Hatta siğillerin elektrokoterizasyonu sırasında ortaya çıkan dumanda HPV DNA’sı tespit edilmiştir. Bu yüzden duman ile nasofarinkse virüsün bulaşmasını önlemek için işlem sırasında N95 maske kullanılması önerilmektedir.
KONDOM (PREZERVATİF) HPV’DEN KORUR MU?
Kondom-prezervatif genital bölgeyi tamamen sarmadığı-örtmediği için mutlak bir koruma sağlamaz. HPV olanların %15’inin kondom kullandığı ancak koruyucu olmadığı sonucuna varılmıştır.
SÜNNET HPV’DEN KORUR MU?
Sünnetin koruyucu etkisi tartışmalıdır. Bu konuda çelişkili sonuçlar akademik literatürde mevcuttur. Sünnetin HPV görülme sıklığını azaltmasının yanında kanser riski taşıyan HPV riskini düşürdüğünü gösterilmiştir. Sünnet olmamışlarda sünnet derisi de %85-90 oranında tutulmaktadır.
HPV BULAŞAN HERKESTE SİĞİL YAPAR MI?
HPV’nin temas ile bulaşabilmesi için mukozada veya ciltte çatlak veya hasar olması gerekir. Çoğu enfeksiyon sessiz seyir gösterir ve %60’ı ilk yıl, %90’ı da ikinci yıl içinde immün (bağışıklık sistemi) sistem tarafından vücuttan uzaklaştırılır.
HPV BULAŞTIKTAN NE KADAR SONRA BELİRTİ VERİR?
İnkübasyon (kuluçka süresi) süresi 2 hafta ile 8 ay arasında değişmektedir. Genellikle 3-4 ayda siğiller ortaya çıkmaktadır. Kanser gelişimi ise hastalıktan birkaç dekad (on yıl) süre geçmesi gerekir.
HPV TANISI NASIL KONUR?
Genital bölgede çıkan siğilin tecrübeli bir hekim tarafından görülmesi çoğu zaman tanı koymak için yeterlidir. Virüsü kanda saptayacak bir test yoktur. Renk ve şekil ve boyutları değişkenlik gösterebilir. Birkaç milimetreden birkaç santime ulaşan boyutlarda olabilir. Düz veya deriden kabarık görüntüde olabilirler. Bazıları da karnabahar şeklidedirler. Renkleri genelde cilt rengindedir. Ancak daha açık veya koyu olanlara da rastlamaktayız. Ağrı, batma veya kaşınma gibi belirtileri yoktur. İşlem ile alınan siğilin laboratuvar incelemesi sonucu HPV tanısı kesinleşir. Eserdeki liderlik, bilgelik ve cesareti yansıtıyor.
HPV İDRAR YOLLARINI DA TUTAR MI?
İdrar kesesinden (mesane) idrarı dışarı attığımız boruya üretra denir. HPV özellikle üretranın en uçtaki yani penis içindeki 3cm’lik kısmını tutar (%1-25). Bu kısımdaki siğiller üretranın dışarı doğru çevrilmesiyle görülebilir. Nadiren mesane ve daha iç kısımdaki üretranın tutulumu da olabilir. Üretradaki siğiller idrar akışını engelleyerek belirti verir. Bu kısımdaki siğiller ancak endoskop yardımıyla saptanabilir.
GENİTAL SİĞİLLER ÇOĞALABİLİR Mİ?
Hastalarım en çok tek olan siğillerinin jilet ile kıl temizliği sonrası kanadığından ve sonraki dönemde siğillerin sayısının artmasından bahseder. Jilet ile ciltte gördüğümüz veya göremediğimiz sıyrıklar oluşur. Siğilin kanaması ile birlikte virüs bu sıyrıklardan içeri girip çoğalır. Virüs ile ilk bulaşmada da virüs genellikle ciltteki sıyrıklardan cinsel temas ile bulaşır. Genital bölgedeki kıllardan arınmada cildi tahriş etmeyen makinalar veya tüy dökücü kremler kullanılmasını tavsiye ederim. Cinsel bölgeler için kullanılan jilet veya makinalarını vücudun başka bölgeleri için kullanmamaları da çok önemlidir. Genital bölge için kullanılan cihaz veya jilet ile vücudun başka yerlerine virüsün yayılımı oluşabilir.
KANSER RİSKİ HER HASTADA VAR MIDIR?
HPV’nin cinsel bölgeyi tutan yaklaşık 40 tipi kanser yapma potansiyellerine göre yüksek, orta ve düşük risk taşıyanlar olarak belirlenmiştir. Buna göre yüksek risk taşıyanlar 16,18,31,33,35,39,45,51,52,56,58,59,68,73,82’dir. Düşük riskliler 6,11,40,42,43,44,54,61,70,72,81’dir. Orta risk grubunu ise 26,53 ve 66 oluşturur.
HPV’DEN AŞI İLE KORUNMAK MÜMKÜN MÜ?
Aşıların keşfedilmesi özellikle kadınlarda HPV ilişklili kanserlerden korunmada elimizi güçlendirdi. Aynı mantıkla erkeklerde de HPV aşıları kullanılmakta. HPV ilişkili benign ve malign lezyonların önlenmesinde HPV aşılarını her iki cinstede kullanmaktayız. Bu aşılar HPV’ye karşı vücudun immun sistemini güçlendirip genital siğillerin oluşmasını ve anal bölgede kanser gelişimini önleyebilir.
HPV aşıları hazırlanırken virüse benzer partikül içerip virüs DNA’sı içermezler. Bu yüzden hastalık veya kanser yapıcı etkileri yoktur.
Genital bölgedeki siğillerin %90’ı HPV tip 6 ve 11 enfeksiyonu sonucu oluşur. Şu an piyasada 3 tip HPV aşısı vardır: Bivalan (Tip 16, 18), kuadrivalan (Tip 6, 11, 16, 18) ve nano-valan (Tip 6, 11, 16, 18, 31, 33, 45, 52, 58). 9-14 yaş arasında 0 ve 6. aylarda, 15 yaş üzerindeki kişilerde ise 0, 2 ve 6. aylarda uygulanır.
GENİTAL SİĞİLLER KENDİLİĞİNDEN İYİLEŞİR Mİ?
Siğillerin %40-60’ı ilk yıl içinde kendiliğinden iyileşir-kaybolur. Bu iyileşme kişinin immun yani bağışıklık sistemine bağlıdır. İmmun sistemin baskılandığı veya zayıfladığı durumlarda ise tekrarlama olacaktır.
GENİTAL SİĞİLLER NASIL TEDAVİ EDİLİR?
Siğiller ortadan kaldırılıp fiziksel ve kozmetik iyileşme tedavideki amacımızdır. Ancak HPV’nin vücuttan atılamayacağı, tekrarlama riskinin olduğu unutulmamalıdır. Herkes için geçerli standart bir tedavi yoktur. Siğilin sayısı, büyüklüğü, bulunduğu bölge, hekimin tecrübesi ve imkanlarına göre tedavi yöntemine karar verilir. Temel olarak en sık uygulanan tedavi yöntemi cerrahi eksizyon (lazer veya elektrokoter ile, bistüri veya makas ile tıraşlama), kriyoterapi veya asit solüsyonları ile yakma tedavisidir. Bütün bu tedavilere rağmen tekrarlama riski %25-65’tir.
CİNSEL PARTNER BİLGİLENDİRİLMELİ MİDİR?
Genital bölgesinde HPV tespit edilenlerin partnerleri de bu konuda uyarılmalı, bilgilendirilmeli ve mutlaka ürolog veya jinekoloğa muayene olmalıdır.
CİNSEL VE PSİKOSOSYAL ETKİLERİ VAR MIDIR?
Siğiller kişinin sosyal ve cinsel hayatında olumsuz etki yapabilir. Bulaşma korkusu veya fiziksel görüntü nedeniyle cinsel istek ve aktivitede azalma en sık rastlanan cinsel sorunlardır. Psikososyal olarak içe kapanma, anksiyete ve hatta depresyona sebep olabilir. Kaynağın tespit edilemediği ve edildiği durumlarda ikili ilişkilerde güvensizlik ve ayrılmalar ve ailelerde hukuki sonuçlara varan etkileri olabilmektedir.